一目で何回の手術ができると思いますか? 私の患者の一人の臨床例は、さまざまな種類の20以上の手術が制限ではないことを確認します。 間違いなく、この事件はロシアと世界の眼科の記録です。
1978年には、すべてがお粗末なものでした。父親のようなテストパイロットになりたい18歳の男の子(「A」と呼びましょう)がいました。 これは右眼の弱い近視によって防止されました-マイナス1であるため、人生では干渉しませんでしたが、将来のパイロットには良好な視力が必要でした。 彼は、角膜切開術によって片目の目の光学を修正することに決めました-フェドロフ研究所の古い「手動」修正方法(もちろん、知り合いによる)が、何かがおかしくなりました。 これが最初の操作でした。 その後、ロシアでさらに4つ、スイスでさらに7つ。 彼はパイロットにはなりませんでしたが、オリガルヒになりました。深刻なビジネスプロジェクトを管理しますが、視力で状況を管理しません。
「A」は、10%の視力、標準的な方法による矯正の不可能性、高い眼圧で、世界の眼科学に完全に失望しました。 そして、彼は人生で成功した若い50歳のビジネスマンでした(これは重要です-すべてがそのようになったわけではないからです)。 だから-次の8つの操作は私のものです。 そして、私たちは1つか2つで十分だと思っていました-私はほぼすべての眼科手術を受けなければなりませんでした-すべての可能な種類の手術。
ちなみに、角膜切開の代わりに、ReLEX SMILE補正、または少なくともFemto-LASIKがあります-書くことは何もありません-それらのようなものは不可能です!
私の話ではない
したがって、 1978年は最初の手術である radial 骨角膜切開術です。 これは、角膜の前面での手動のノッチ操作です。 80年代に、その勝利の行列が始まりました-ソ連とアメリカでは大規模でした。 外科医の手がたるんだ場合、ノッチは曲線であるか、さらに悪いことに、通過しました。 角膜の中央が平らになり、目の光学が弱くなった。 ノッチの数と形状は式を使用して計算されましたが、精度は小さかったです。 「A」はすべてを一度に受け取りました-ノッチのミシン目と湾曲。 角膜は「たるんで歪んでいます」。
2番目の操作は、結果として生じる非点収差をノッチで滑らかにする試みですが、すでに接線方向(縦方向)です。
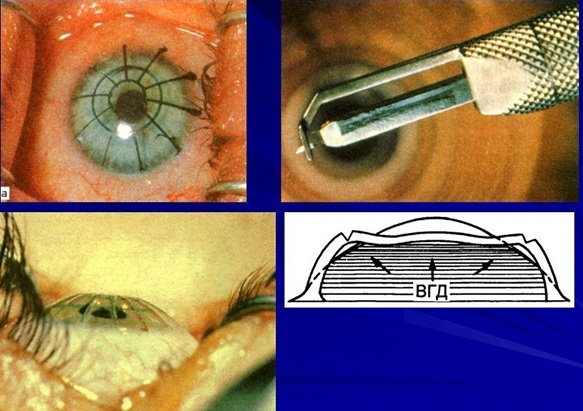
角膜切開の過程で目
3番目の手術 -熱角膜形成術-結果として生じる術後の遠視を取り除く試み-周囲に赤外線光学範囲のレーザーで熱傷を当て、コラーゲン線維を縮小します。 このように:

1998年の4番目の手術はレーシック手術です。 はい、そのような人気のある方法は今では先駆的でした-それは目の光学のすべての問題を取り除くことを見ました。 患者は角膜の上層から蓋を外しました。その世代のエキシマレーザーは、光学系を「矯正する」間質の厚さ「ストロマ」ですが、残念ながら角膜はまだ曲がっていて視力が低下しました。 これがどのように行われるかはここに書かれています 。

手術計画レーシック
そして、レーシック後のキャップは決して成長せず、成長しないことを覚えています-そして、ターゲットに「燃える」ために数ヶ月後に再びそれを持ち上げる誘惑があります。 したがって、 5回目の手術が行われました。レーシックとエキシマレーザーで角膜実質の他の厚さを蒸発させた後、「蓋」を持ち上げます。 結果-角膜が非常に薄くなり、角膜拡張症が発生しました。 角膜拡張症は、その経過と症状において円錐角膜に非常に似ているものです。 ここで彼女について書いた 。
2012年でした。 この頃までに、「A」はパイロットにならず、裕福な成功者になり、スイスで治療を受けることに決めました-それは彼に100万スイスフランの費用がかかりました。 治療を行ったスイスのフランス人の医師は、角膜に触れないことを決め、反対の方向に進みました(彼は一般に角膜についてほとんど理解していませんでしたが、レンズを取り外す方法を知っていました)。 その結果、患者の完全に透明な天然レンズを除去し、人工の複雑な乱視レンズと交換することが決定されました。これは、医師の意見によれば、角膜の不規則性を正しい方向に補正するはずです 私の意見では、この考えは成功しなかった。なぜなら、病気の、湾曲した、拷問を受けた角膜は非常に不規則で、それを修正できるレンズがなかったからだ。
6番目の手術は、事前注文された個々の乱視レンズの移植を伴う白内障の水晶体超音波乳化吸引術です。 レンズで何かを理解している人のために-その乱視部分は+7.5ジオプター、球+21.0でした。 経験豊富な手での操作は5分です。 「人工レンズの移植」の記事で、その実行方法を詳しく読むことができます。
しかし、何かが再び間違っていました-手術中に、後部水晶体嚢の破裂という形でかなり恐ろしい合併症が発生し、外科医は自分の水晶体の周辺部を去り、どういうわけか移植を行いました。 裂け目は、レンズの中心に問題を生じます。 決定はカプセルの破裂時に行われ、外科医はギャップがレンズの位置に影響を与えるほど大きくないと考えた。 私はチャンスを取って設定しました。 当初からこのアイデアは最良ではありませんでした。不規則な乱視の補正は不十分であり、注入軸は計算された軸と一致しませんでした。
問題は、以前に注文した複雑な非点収差レンズは、適切な方向付けが不可能だったため、欠陥のあるバッグに入れることができなくなったことです。 しかし、外科医が「奇跡」を望んでいたので、レンズは置かれました。 奇跡は起こりませんでした-光学系はさらに曲がりました。

不規則な乱視の光学スキーム
この外科医は角膜を扱っておらず、白内障とレンズの交換しかできなかったことを覚えています。 そして、患者に別のレンズを追加するように勧めました(!)既に配置されたレンズの上に、そのような「サンドイッチ」を作り、代替軸で乱視球-7.5シリンダー+11.0を注文します。
7番目の操作は、前のレンズの上にこの余分なレンズを埋め込むことです。 もっと正確に言えば、彼はレンズを手に入れて新しいものをその場所に置くことを恐れていました。これはかなり複雑で危険な手術です。 ご想像のとおり、光学系はさらに歪んでいます。
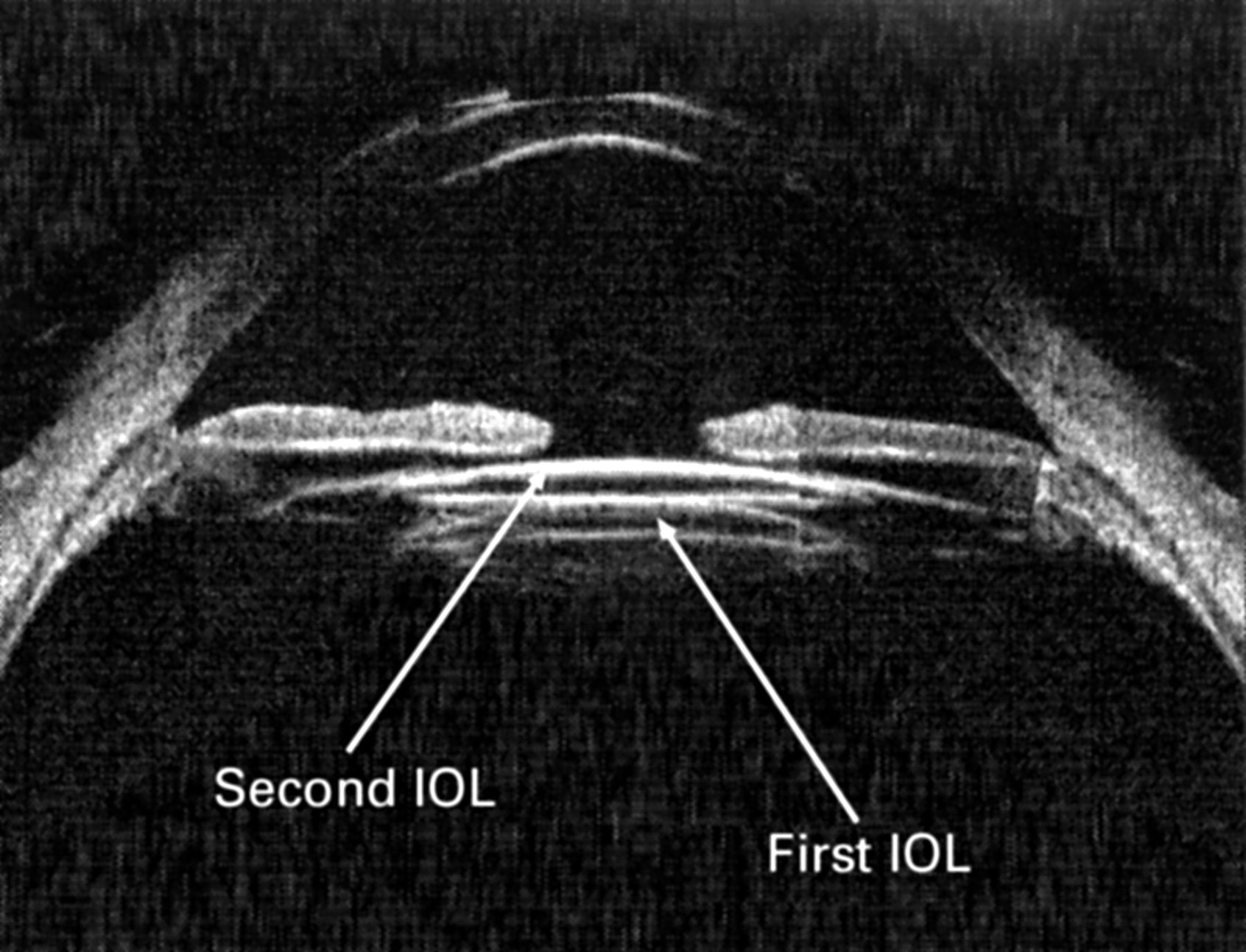
これは、眼に2つの人工レンズがある場合の超音波生体顕微鏡の様子です
ところで、私はしばしばそのような追加のレンズ(レンズ)を使用します-それらは特定の場合に本当に役立ちます。 彼らは優れた能力を持っています-彼らは回転させることができます-必要に応じて回転させます。

したがって、時計回りまたは反時計回りに、目の中でIOLを「ねじる」ことができます
したがって、 操作8-実際にはこれは1つではなく、3つの操作です。光学をゼロに減らすために追加のレンズを回転させようとします。 すべての試みが失敗したことを書く価値はありますか。 そして、スイスのフランス側から来た私の同僚は、問題を解決するために患者をスイスのドイツ側に送りました。
スイスのドイツ側からの私の同僚2位は白内障とレンズに関与していませんでした。彼は角膜だけに関心があり、それらを移植し、レーザー矯正をしました。 そして、 9回目の手術が行われました-外科医は、簡単に安全な方法で角膜を矯正することを正直に決定しました-縫合を締めました。 しかし、彼らは助けにはなりませんでした。
そして、この同僚は角膜移植を専門としていることを覚えています。 したがって、「A」は、 10周年記念手術 - 前層角膜移植-角膜の前壁の移植を行い、角膜の厚さを回復しました。
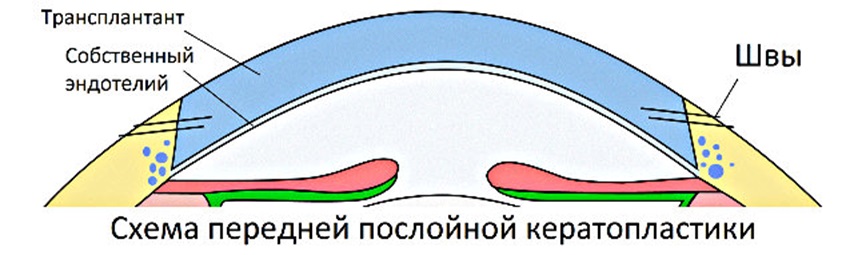
概略的には、操作は次のようになります
角膜移植後、当然のことながら、光学系は正しくなりませんでした-結局、移植された角膜は、ドナー(つまり、移植された故人)の湾曲と屈折を持っていました。 明確にするために-ドナーからの角膜移植は、ある女性から別の女性に乳房を移植するようなものです-移植するとき、これが右目であるか左目であるかがわかりません。 しかし、外科医は、フェムトレーザーの修正を行い、少なくとも角膜成分を修正することを期待していました。 彼はレンズの専門家ではなく、目の中にある2つのレンズが異常な光学系を持っているという問題に悩まされていなかったことを思い出させてください。
11回目の手術 -移植でのfemtoLASIK-1回目。 うまくいきませんでした-おそらく、当時の目のレンズが動き、すべてが目を細めていました。 フェムトレーシック手術はここにどのように書かれていますか 。
12回目の手術 -移植で繰り返されるfemtoLASIC。 再びそれは機能せず、機能しませんでした。 しかし、角膜はその最も薄い部分で130ミクロンまで薄くなりました(!)、光学ゾーンではかなり規則的なままでしたが。 ここにそのような角膜トポグラムがありました:
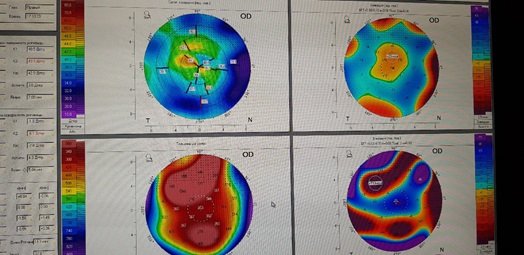

患者がスイスの外科医に「次はどうするか」と尋ねると、彼は答えました-「角膜を再び移植し、レーザーで再び角膜を研ぎます」。
円が閉じたことに気づいた「A」がモスクワに戻った。
私の物語
そのため、患者は12回の手術後に私のところに来ました。薄くなった不規則な角膜、ドナーから移植された外側の部分、内壁(内皮)の低い保護特性、眼の2つの湾曲したレンズ、高い眼圧-これはすべての経験の複雑さであり、望みです。
モスクワと世界の他のどこにも、いくつかの理由で彼に会いたがっていませんでした。
- 彼の問題を解決するには、合併症を引き起こすレンズの2つの曲線の除去(外植)から始める必要がありました-手術中に後嚢の破裂がこの手術を非常に危険で非常に宝石としたため、誰もそれを取りませんでした。
- 必要な新しいレンズの光学を計算することは困難でした-計算と手術の直観に関する膨大な経験が必要でした。
- 手術は、圧迫と瘢痕のために角膜が濁っていたため、「視界不良」の状態で実行する必要がありました。

これは患者「A」の角膜のトポグラフィーでした
そして、何かをしなければなりませんでした。 第一に、高い眼圧は視神経を破壊するためです。 第二に、すでに理解しているように、患者は手術を受けるのが好きです。 つまり、そのような人々は単にあきらめず、視力のために戦い始めるので、問題を終わらせます。
13番目の操作 (偏見は信じていませんが、すべて同じです)は、両方のレンズを眼から取り外し、正視で計算された単焦点非球面IOLを移植することです(「ゼロ」と呼びます)。 操作は素晴らしく、技術的には計画されたすべてを実行することが可能であり、新しいレンズは適切な場所にありました。 患者と私は幸せだった-しかし、早い。 すべての努力を無効にし、致命的な結果につながる可能性のある合併症が発生しました。
複数の以前の手術の結果として、炎症の形で目の反応が発生しました。 そのような小さなものだけでなく、乱流で、多数の細胞があり、厚い濁りと視力の喪失があります。
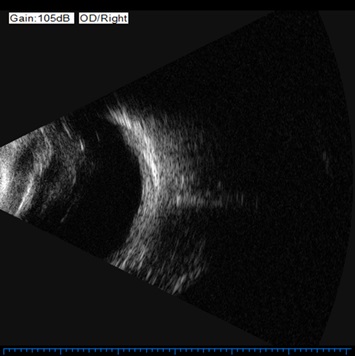
目の後部に炎症がある超音波画像のように見えます

顕微鏡下で目のように見えた
数日後、彼は物体を見ることをやめました-光だけで、私は彼の目にあるものを見分けるのをやめました。 残念なことに、このような開発は、多くの手術の後、目の空洞に入らなければならないときに可能です。 視界はありません。 同僚との協議は楽観的な見方を加えませんでした-一般的な意見は、「流域内の目」というたった一つの目的があるということです。 あきらめる時間です。
先延ばしにすることは不可能でした。 次の操作が続きました。
14番目の操作は、目の前房への薬物の導入です。 微生物の存在について接種しました(それから否定的な答えを得ました)。 ほとんどの場合、これは役立ちますが、この場合、 15回目の手術が必要でした-眼の後房にすでにある薬物を硝子体腔に導入する-そのような炎症は網膜にとって危険であり、網膜を破壊する可能性があるためです。 もちろん、これはすべて、一般的な治療を背景にしています。
戦いは昼も夜も続きました-私たちはこの戦いで仲間になりました。 しかし、3日目までにもう1回の体積測定操作を回避できないことが明らかになりました。
16番目の手術 -硝子体切除-深刻な手術-スポンジのようにすべての炎症細胞、微生物(存在する場合)、およびそれらの腐敗産物を吸収する濁った硝子体の除去。 この操作を時間通りに行わないと、目が死んでしまいます。 操作は非常に複雑で、「可視性ゼロ」ですが、なんとかできました。 彼女は患者の視力を徐々に改善し、今月末までにすでに60%の視力を改善しました。 勝利を祝った。 早く。
2ヵ月後、「A」は再び炎症の再発を経験し、視力が弱くなりました。 私たちは同じ方法で行った-第17手術と第18手術 -硝子体腔への薬物の導入。
そして、6か月後、すべてが落ち着いたとき、見ることができず、歪みを引き起こす別の問題がありました。
患者は6行を見ました。 しかし、歪みの不満がありました。 この理由は、 中央に形成された網膜上膜 (網膜を覆うセロハン膜に類似)でした。 同時に、新しいレンズは完全に立ち、角膜は安定したままでした。

CTスキャンは虹彩の下の新しいレンズの正しい位置を示します
同様のタイプを含め、網膜に対して多くの操作を行います。 しかし、その後、別の手術をしたいとは言えません。 一方では、炎症の再発を起こすリスクがあり、他方では、患者を助け、歪みを取り除くための巨大な誘惑があり、手術なしではこれは不可能です。 私たちは一緒に何をするかを決めました!
19回目の手術 -網膜上膜および内部境界膜の除去-このようになります:硝子体切除+硝子体腔で特別なピンセットを使用して「セロファン」を手動で除去します。 よく見えないときも。 しかし、すべてが成功しました-結果は視力の80%であり、矯正は90-100%です(それにもかかわらず、角膜乱視は干渉します)。
圧力は低下せず、良好です。 レンズの位置は正常です。 角膜はまだ不規則であり、内皮の密度と質はそれほど高くありません。 しかし、透明度は良好で、100%を見ることができます。
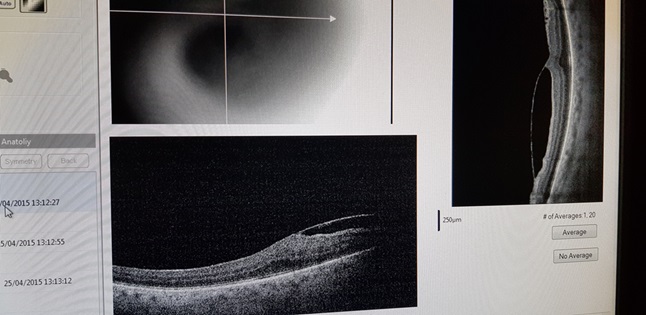
これは膜の断層像であり、網膜の歪みを引き起こします
19回目の手術後の網膜断層像
20回目の手術 -眼pha形成術はすでに審美眼科です。 結果-患者は見始め、10〜15歳までに若く見えます。
ハッピーエンド
患者と私は親友です。 彼は定期的に質問をします。「角膜を移植する必要があるのでしょうか?」 結局のところ、私はさらによく見ることができます。」 もちろん、私は今のところ彼を思いとどまらせる。 顕微鏡下の目は次のようになります。

幸いなことに、すべてがうまく終わりました。 最後に 、目は部品に分解して交換できるコンストラクターではなく、複雑な構造を持ち、すべての構造が相互接続されています。 しかし、眼科の発展が進むにつれて、私たちはもっとできることができます。何かを分解し、何かを変えます。
これは経験のある人が行い、「狭い」プロフィールではなく、すべての部門を熟知し、目全体を見る専門家を選択する必要があります。 そして、クリニック-手術の全範囲と手術用の機器を備えているため、「専門家の見通し」で十分であり、技術の選択を制限しません。
また、優れた医師は多くのことを直すことができますが、すぐに彼に行くのは良いことです。
はい、主なことは、それが私たちの時代であり、患者がReLEX SMILE法によって修正されていた場合、物語は起こらなかったことでしょう。